上顎前突(出っ歯)の矯正治療|抜歯・非抜歯それぞれの適応と症例を解説
上顎前突(いわゆる「出っ歯」)は、患者さんが自覚しやすい噛み合わせの悩みの一つです。ただし「出っ歯=上の前歯が出ている」という見た目の共通点があっても、原因は一様ではありません。上の前歯が前に傾いている(歯が前に倒れている)ことで出て見える場合もあれば、上顎が前方に位置する、または下顎が相対的に後方に位置することで、口元全体が前に見える場合もあります。原因が違えば、治療で目指すゴール(前歯の角度だけ整えるのか、口元の突出感まで下げるのか)と、必要な手段(抜歯の要否、装置の選択、外科矯正の検討)が変わります。
多くの方がまず気にされるのは「見た目」ですが、医療として重要なのは「前歯をぶつけやすい」というリスクです。オーバージェット(上の前歯が下の前歯よりどれだけ前にあるか)が大きいほど、転倒やスポーツ、日常の接触で上の前歯を損傷しやすいことが知られています。前歯の外傷は、詰め物や神経の治療、将来の被せ物などにつながることもあり、矯正治療の意義は「歯並びをきれいにする」だけではなく、「歯を長く守りやすい環境を整える」ことにもあります。
治療を始める時期の判断
「いつ治療を始めるのが良いか」は、よくある質問です。結論から言うと、全員が「早いほど良い」とは限りません。成長期の早期治療は、外傷リスクが高いタイプの上顎前突ではメリットが期待できる一方、最終的な噛み合わせの到達点については、必ずしも早期開始が自動的に有利になるとは限らない、という整理がされています。そのため、①外傷リスク、②口唇閉鎖(口が自然に閉じるか)、③骨格の特徴、④本人の協力度、⑤通院条件、を総合して治療時期を判断します。
治療方針の決まり方 — スペースの作り方と装置の選び方
ここから先は「治療はどうやって決めるのか」を、専門用語を減らして説明します。上顎前突の治療設計は、つきつめると次の二つです。
(1)前歯を後方へ動かす必要がどれくらいあるか
(2)そのためのスペースをどこで作るか
スペースの作り方には代表的に、A:抜歯で確保する、B:歯と歯の間を少し整える(IPRなど)/歯列を適正範囲で広げる、C:奥歯を後方へ動かす(遠心移動)があります。これらを単独または組み合わせて、前歯の突出と噛み合わせを整えます。
装置の種類は、ワイヤー矯正(表側・裏側)とマウスピース型矯正装置が代表です。ワイヤー矯正は幅広い歯の動きに対応しやすく、細かな咬合の仕上げにも強みがあります。一方マウスピースは、取り外しができて見た目の負担が少ない反面、「指示通りの装着時間を守れるか」が結果に直結します。どちらが「上」というより、症例の難易度とライフスタイルに合わせて選ぶのが現実的です。
抜歯か非抜歯かの判断
次に、患者さんが一番不安になりやすい「抜歯になるのか」についてです。ここは「出っ歯に見えるかどうか」だけでは決まりません。歯の大きさと顎の大きさのバランス、前歯の後退が必要な量、口元の厚み、横顔の調和、噛み合わせの安定、歯肉の状態(歯周病リスク)などを合わせて判断します。
治療の流れ
実際の治療の流れは、①検査(口腔内写真、顔貌写真、レントゲン、必要に応じてセファロ分析や口腔内スキャン)→②診断・治療計画の説明→③動的治療(歯を動かす期間)→④保定(維持)です。動的治療は、軽度で1年程度から、抜歯や大きな咬合改善を伴う場合は2~3年程度かかることがあります。通院は装置や進行により異なりますが、月1回もしくは2か月に1回が一般的です。
症例紹介
ここで、同じ「出っ歯が気になる」でも治療設計が異なった2つの症例を紹介します(個人が特定されないよう、年齢等は一部調整して記載しています)。
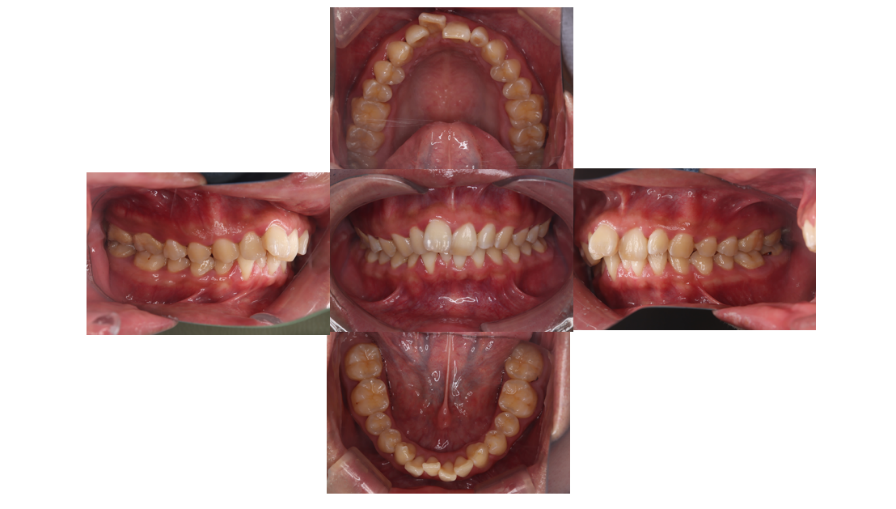
症例1:30代女性 / 上顎小臼歯抜歯 + 上下表側ワイヤー(ラビアル)
主訴は「前歯のガタガタと出っ歯が気になる」。上顎前歯に叢生(ガタつき)と突出があり、前歯をしっかり後方へ移動させる必要がありました。さらに下顎は前歯が1本先天欠如で、上下の歯数バランスも考慮が必要でした。
初診時
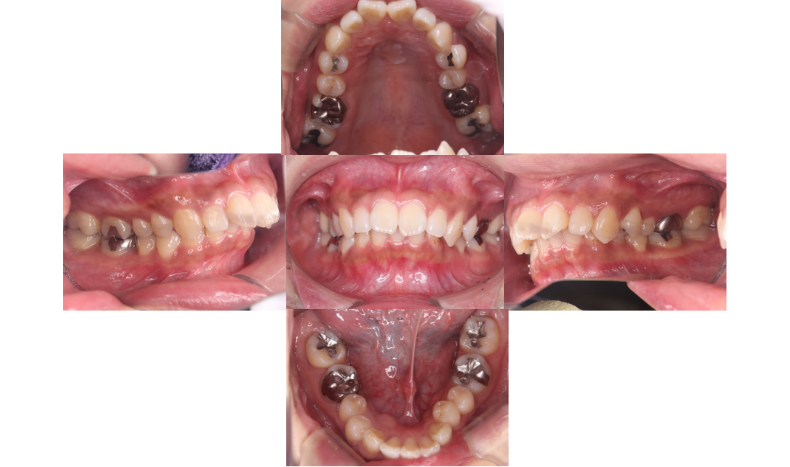
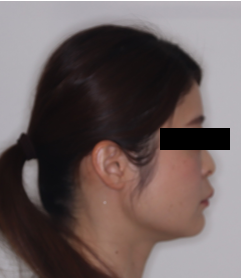
治療方針は、上顎左右第一小臼歯を抜歯し、そのスペースを使って上顎前歯を後方移動して突出感を改善すること。下顎は追加の抜歯は行わず、IPR(隣接面削合)でわずかなスペースを確保しつつ叢生を整える計画としました。装置は上下表側ワイヤーで、必要に応じて顎間ゴムも併用しました。
治療開始1年経過
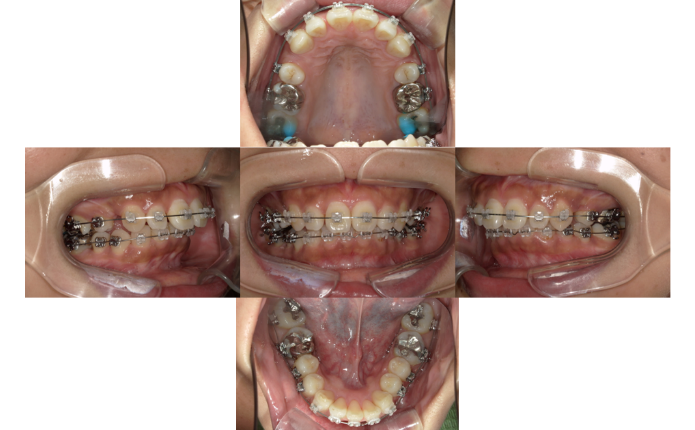
治療終了時
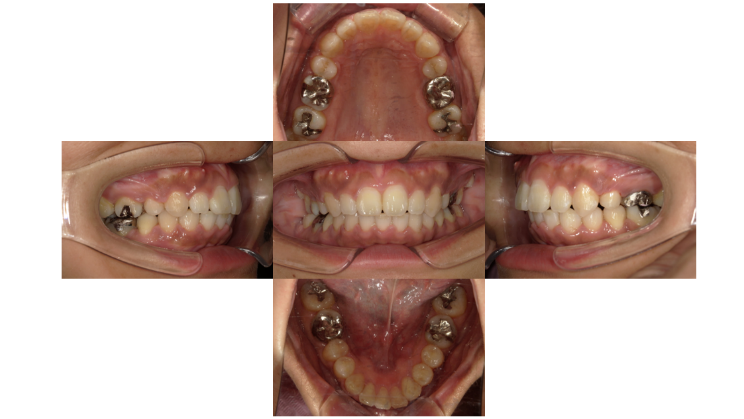
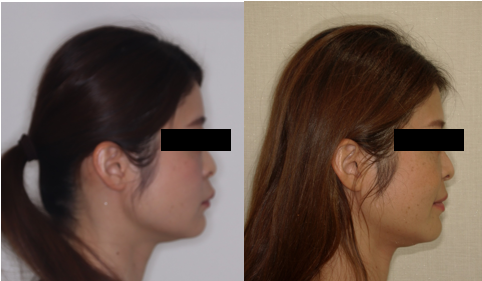
治療期間は2年、通院15回。治療後は、前歯のガタつきと突出の改善に加え、口唇閉鎖時の緊張が軽くなり、横顔の口元のバランスも整いました。なお、治療終了後はクリアリテーナーで保定を行っています。
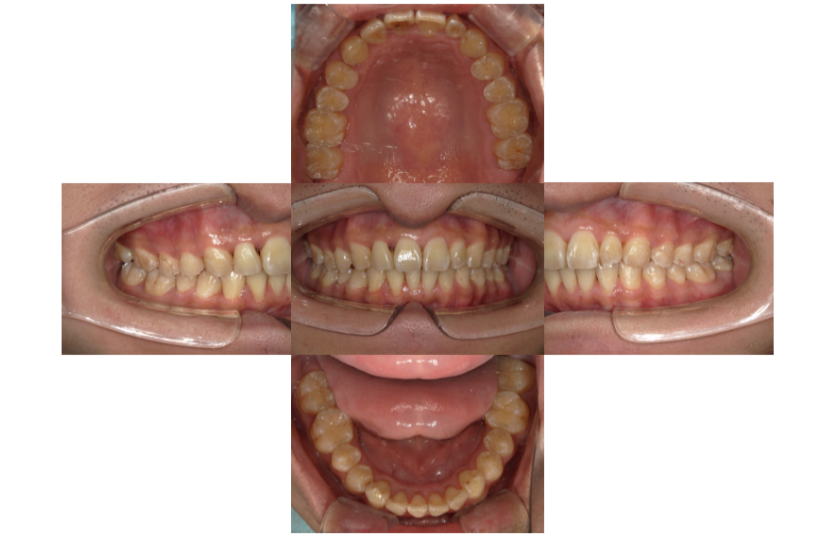
症例2:20代後半男性 / 非抜歯 + カスタムメイド型マウスピース矯正装置
主訴は「出っ歯を治したい」。上顎前歯の叢生と突出がありましたが、検査の結果、上顎歯列全体を後方へ移動(遠心移動)できる条件があり、抜歯をせずに改善できると判断しました。
治療はマウスピース型矯正装置を用い、上の歯を段階的に後方へ動かす設計で上顎前突の改善を図りました。治療期間は1年6か月、通院10回。治療後は前歯の突出感が改善し、噛み合わせも安定しました。
2つの症例から見える判断のポイント
この2症例から分かるのは、「抜歯か非抜歯か」は「装置の種類」ではなく「設計上の必要性」で決まるということです。マウスピースでも抜歯が必要な場合がありますし、ワイヤーでも非抜歯で改善できる場合があります。大切なのは、治療のゴールを患者さんと共有し、そのゴールに対して最も合理的で安全なルートを選ぶことです。
矯正治療のリスク・副作用
矯正治療には、一般にいくつかのリスク・副作用が考えられます。例えば、歯根吸収(歯の根が短くなる)、歯肉退縮(歯茎が下がる)、ブラックトライアングル、アンキローシス(歯と骨が癒着して動きにくくなる)、歯髄壊死、歯と歯の間にスペースが残る、顎関節症、金属アレルギーなどです。リスクはゼロにはできませんが、事前の診断でリスクを見積もり、動的治療中の管理(適切な力、清掃状態、歯周状態の確認)で、起こりやすさを下げることが重要です。
治療後の保定について
矯正治療は歯を動かした時点で終わりではありません。歯を支える周囲組織が落ち着くまで時間がかかること、さらに加齢による歯列の自然な変化が続くことから、リテーナー(保定装置)の使用と定期的なチェックが、長期の満足度を大きく左右します。
受診・相談の目安
前歯が出ていてぶつけやすい、口が閉じにくい、出っ歯に加えてガタつきがあり歯磨きがしにくい、「抜歯が必要か」「マウスピースでできるか」を検査で判断してほしい、などが挙げられます。気になる方は、まずは状態を正確に評価し、複数の選択肢から納得できるゴールを一緒に決めるところから始めましょう。
診断で「何を見ているのか」
もう少し具体的に、診断で「何を見ているのか」をお伝えします。診断では、前歯の位置だけでなく、奥歯の噛み合わせ(上下の臼歯の関係)、上下顎の位置関係、歯の傾き、歯槽骨の厚み、口唇の厚みや閉じ方(力を入れないと閉じられないか)、笑った時の歯肉の見え方、舌や口唇の癖(舌突出癖、口呼吸、咬唇癖など)も評価します。これらは「どれだけ動かせるか」「どこまで動かすと将来不安定になりやすいか」に直結するためです。
セルフチェック項目
患者さんのセルフチェックとしては、①横顔で上唇が前に出て見える、②口を閉じると顎先に梅干しのようなシワができる、③写真で前歯が目立つ、④前歯で唇が乾きやすい/口が開きやすい、⑤前歯で物を噛み切りにくい、などが参考になります。ただしセルフチェックはあくまで目安で、出っ歯に見えても原因が歯だけの方・骨格が強い方で治療方針は変わるため、検査での評価が重要です。
よくある誤解について
よくある誤解として「抜歯をすると頬がこけるのでは?」という不安があります。実際には、頬の見え方は頬骨や脂肪、筋肉量など多くの要素で決まります。矯正で起こる変化は主に口唇と口元のラインです。抜歯の目的は「歯を減らすこと」ではなく、前歯を適切な位置へ収めるためのスペースを確保し、噛み合わせと口元の調和を得ることです。抜歯が不要なケースで無理に抜歯をすることも、抜歯が必要なのに無理に非抜歯で進めることも、どちらも望ましい結果につながりません。
また「マウスピースなら必ず非抜歯でできる」「ワイヤーは痛いから嫌」というような二者択一は危険です。マウスピースでも抜歯が必要なケースはありますし、ワイヤーでも痛みは「最初の数日」がピークで、力のかけ方を調整しながら進めます。装置選択は、歯の動きの必要量、歯周状態、虫歯リスク、ライフスタイル(仕事・会食・運動)、通院頻度、自己管理(装着時間や清掃)まで含めた総合判断です。
治療中の生活で大切なこと
治療中の生活で大切なのは「清掃」と「装置のルール」です。矯正中は装置の周囲にプラークが残りやすく、虫歯や歯肉炎のリスクが上がります。特に表側ワイヤーではブラッシングの難易度が上がるため、歯ブラシに加えて補助清掃具を使い、定期的なクリーニングを併用することが安全な治療につながります。マウスピースでも、外した後に飲食したまま装着すると虫歯リスクが上がるため、装着前の口腔内を清潔に保つことが重要です。
治療方針判断の軸(まとめ)
最後に、当院が患者さんに必ずお伝えしている「判断の軸」をまとめます。
- 上顎前突の治療は「見た目」だけの話ではなく、前歯の外傷リスクや口腔機能とも関係する
- 抜歯か非抜歯かは、前歯の後退量とスペース確保の方法で決まる(装置名で決まらない)
- 治療の満足度は、動的治療だけでなく保定(リテーナー)まで含めた長期計画で大きく変わる
「自分のケースはどれに当てはまるのか」を知ることが、遠回りに見えて最短ルートです。
よくある質問
Q. どのくらいで変化を感じますか?
前歯のガタつきや見た目は、早い方で数か月から変化を実感しますが、「口元の突出」は歯を後方へ動かす量が必要なため、治療後半で仕上がってくることが多いです。
Q. 痛みはありますか?
装置を付けた直後やワイヤー調整後、マウスピース交換直後に、数日間、噛むと鈍い痛みが出ることがあります。日常生活に支障が大きい痛みは多くありませんが、どうしてもつらい場合は遠慮なくご相談ください。
Q. 保定はどれくらい必要ですか?
保定期間に「正解の年数」があるわけではなく、歯並びが崩れやすい因子(回転の強い歯があった、叢生が強かった、歯周組織が薄い、舌癖が残る、加齢変化が進むなど)によって推奨が変わります。一般に、治療直後は後戻りリスクが高いため、決められた装着時間を守ることが最も大切です。その後は夜間装着へ移行することが多く、長期的には「歯の一生に寄り添うメンテナンス」として保定を考えると、結果が安定しやすくなります。
最後に
上顎前突は、見た目の悩みとして相談されることが多い一方で、診断してみると「歯の位置」「骨格」「癖」「スペース」のどれが主因かで、最適解が分かれる領域です。自己判断で治療法を決めてしまう前に、まずは検査で現状を可視化し、ゴールを共有したうえで治療を選ぶことをおすすめします。
お子さんの場合は、前歯の突出が大きく転びやすい年齢であるほど、前歯の外傷を防ぐ観点で「早めの相談」が価値を持つことがあります。逆に、思春期以降に本格的な全体矯正を行う方が効率的なケースもあります。年齢だけで決めず、「外傷リスク」と「成長のタイミング」を一緒に評価して、無理のない計画を立てることが大切です。
当院では、治療のメリットだけでなく、限界やリスク、保定の必要性も含めて説明し、複数の選択肢から一緒に治療方針を決めます。「まずは自分の状態を知りたい」という相談からでも構いません。治療を始めるか迷っている段階でも、検査と説明を受けるだけで不安が整理できることが多いので、気軽にご相談ください。一歩目は「情報の見える化」です。納得して進めることが、納得のいく結果につながります。ぜひ一度ご相談を。